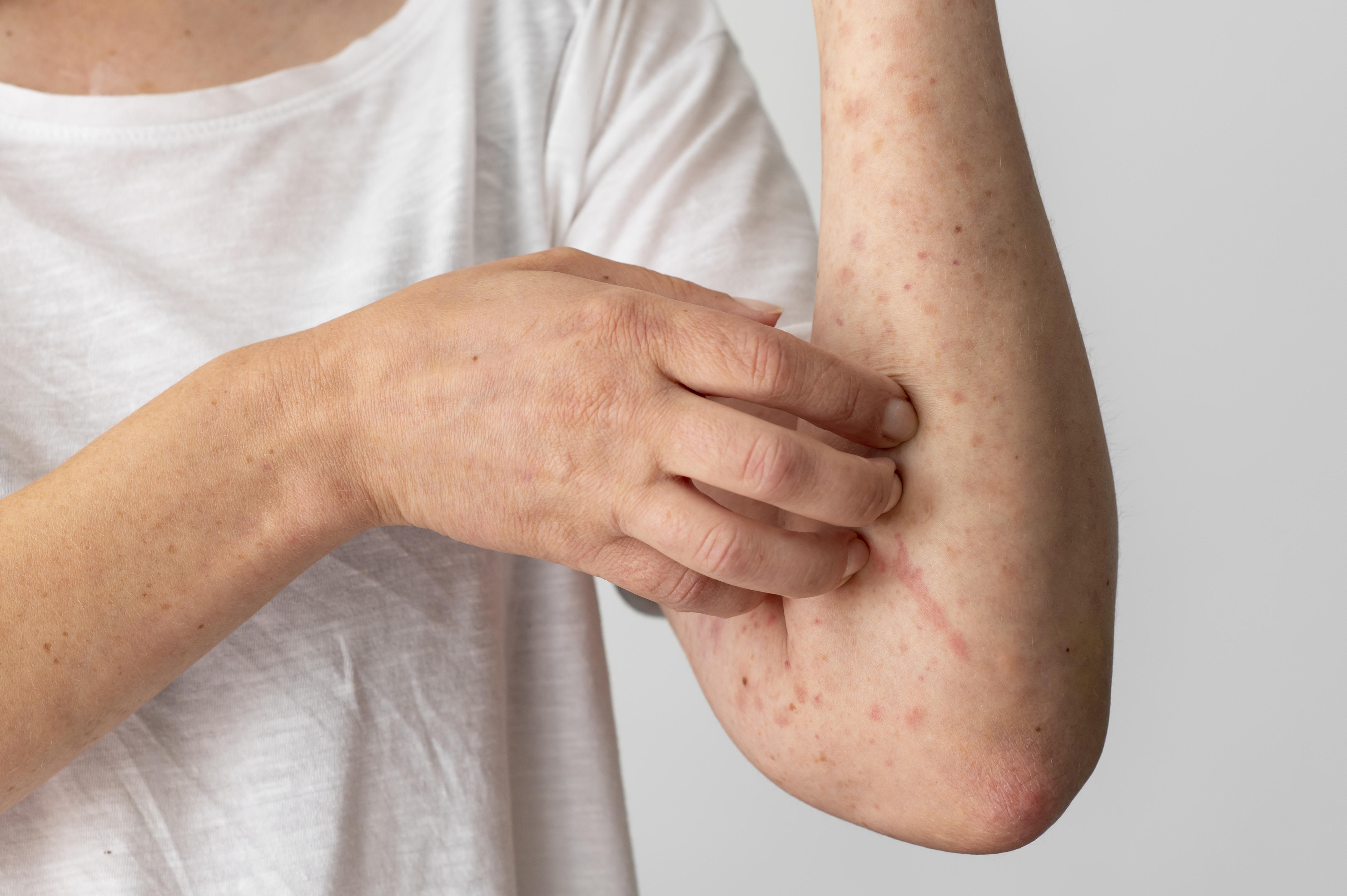
Półpasiec to choroba wirusowa wywoływana przez wirusa ospy wietrznej i półpaśca (wirus VZV). Choć najczęściej kojarzona jest z dorosłymi osobami, półpasiec może wystąpić także u dzieci. W artykule przedstawimy szczegółowo wszystkie niezbędne informacje dotyczące półpaśca – od objawów, przez przyczyny i przebieg kliniczny, po metody leczenia i profilaktykę, z uwzględnieniem szczepień przeciwko półpaścowi.
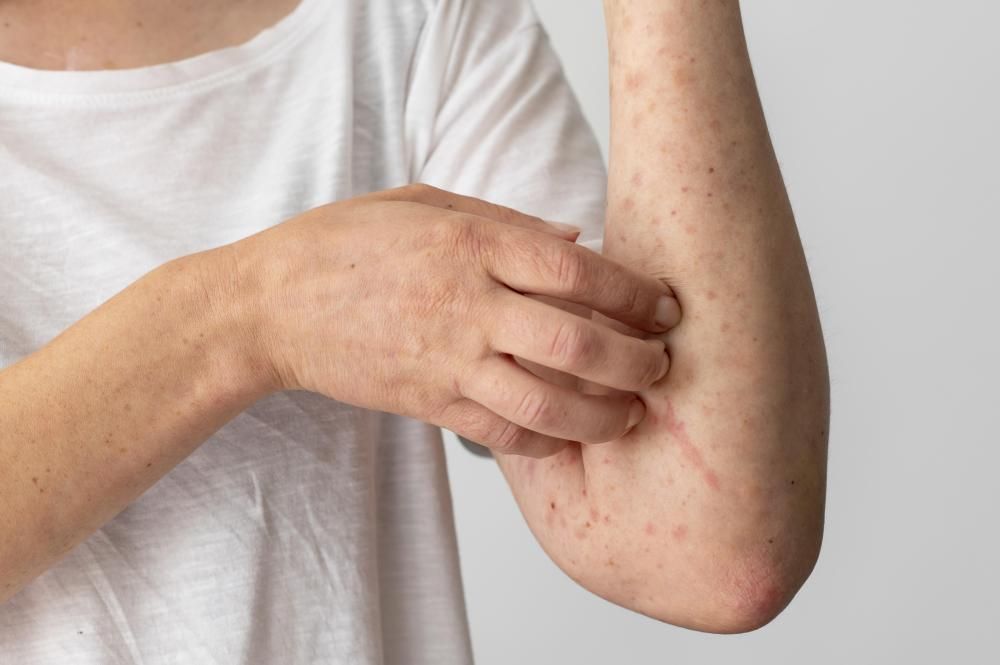
Co to jest półpasiec?
Półpasiec, znany również pod nazwą herpes zoster, jest chorobą zakaźną wywołaną przez reaktywację wirusa varicella-zoster (VZV), który pozostaje uśpiony w organizmie po przebytej ospie wietrznej. Wirus ten, po okresie latencji w zwojach nerwowych, może ponownie się aktywować, powodując charakterystyczne zmiany skórne i ból wzdłuż jednego z nerwów obwodowych. Półpasiec występuje zwykle jednostronnie i ogranicza się do obszaru skóry unerwionej przez dany nerw czuciowy.
Półpasiec – objawy
Rozpoznanie półpaśca opiera się na charakterystycznych objawach półpaśca, które pojawiają się nagle i szybko postępują. Do najczęstszych objawów półpaśca zalicza się:
- Pierwsze objawy półpaśca – bóle, pieczenie, swędzenie lub mrowienie pojawiające się w określonym obszarze skóry kilka dni przed pojawieniem się krostek.
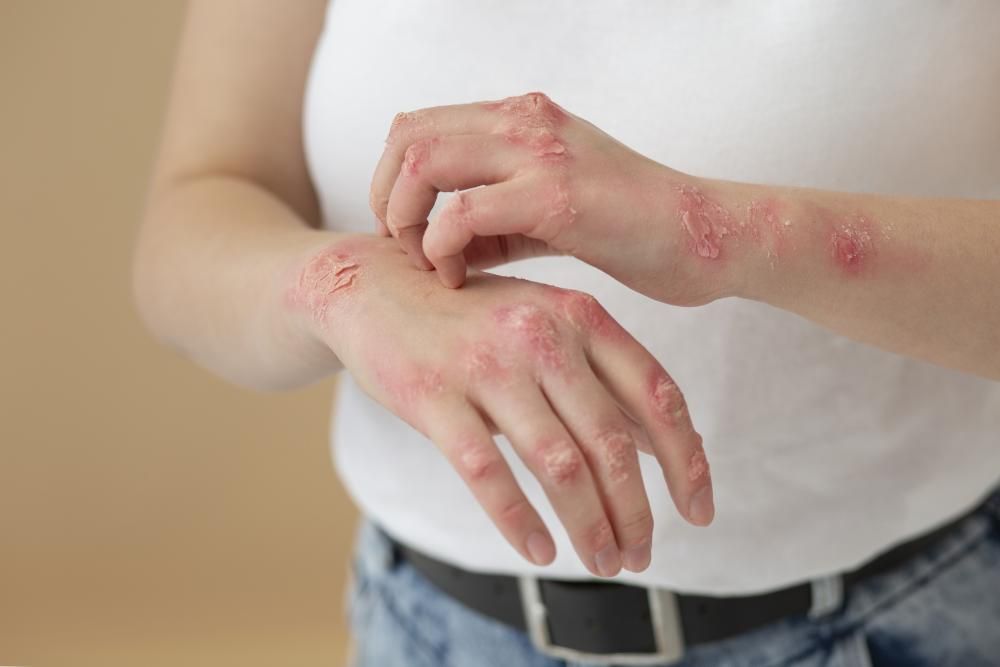
- Skórne objawy półpaśca – czerwone plamy przekształcające się w pęcherzyki półpaśca wypełnione przezroczystym płynem.
- Pęcherzyki półpaśca – grupujące się, wyraźnie oddzielone od zdrowej skóry, które po kilku dniach pękają, tworząc strupy.
- Półpasiec na twarzy – zmiany szczególnie niebezpieczne, gdyż mogą prowadzić do powikłań, zwłaszcza gdy zajęty jest nerw trójdzielny.
- Półpasiec na klatce piersiowej – jedna z najczęstszych lokalizacji objawów półpaśca, zwykle jednostronna i ograniczona do kilku segmentów skóry.
- Wśród innych objawów często występują gorączka, ogólne złe samopoczucie oraz powiększenie węzłów chłonnych w okolicy zmienionej chorobowo.
Jak wygląda półpasiec?
Typowy przebieg półpaśca charakteryzuje się pojawieniem się najpierw objawów zwiastunowych – bólu i mrowienia. Następnie pojawiają się wykwity skórne w postaci małych, wypełnionych płynem pęcherzyków, które grupują się w pasma odpowiadające nerwowi, na którym występuje zakażenie. Zmiany te mają zwykle postać półpasiec – stąd nazwa choroby.
W przypadku półpaśca na głowie lub półpaśca ocznego zmiany mogą dotyczyć także błon śluzowych i narządu wzroku, co znacznie zwiększa ryzyko powikłań.
Ile trwa półpasiec?
Przebieg półpaśca trwa zwykle od 2 do 4 tygodni, choć ból związany z tą chorobą może utrzymywać się dłużej, nazywany jest wówczas neuralgią popółpaścową. Szczególnie u osób starszych lub z obniżoną odpornością powikłania i dolegliwości bólowe mogą utrzymywać się nawet kilka miesięcy.
Czy półpasiec jest zaraźliwy?
Wirus VZV, który wywołuje półpasiec, jest zaraźliwy przede wszystkim dla osób, które nigdy nie przechorowały ospy wietrznej ani nie były na nią szczepione. Zaraźliwość półpaśca polega na przenoszeniu się wirusa przez kontakt bezpośredni z zawartością pęcherzyków półpaśca. Warto podkreślić, że osoba z półpaścem nie zaraża innych bezpośrednio półpaścem, lecz może wywołać u nich ospę wietrzną.
Nietypowe postacie półpaśca
Czasem półpasiec może przybierać rzadkie lub cięższe formy, takie jak:
- Półpasiec oczny, który może prowadzić do uszkodzenia wzroku.
- Półpasiec rozsiany, o uogólnionym charakterze i bardziej niebezpiecznym przebiegu.
- Półpasiec krwotoczny i zgorzelinowy – postacie bardzo rzadkie, ale ciężkie w przebiegu.
- Półpasiec w okolicy nerwu trójdzielnego, związany z ryzykiem poważnych powikłań neurologicznych.
Te postacie wymagają pilnej konsultacji medycznej i często hospitalizacji.
Przyczyny półpaśca
Przyczyną powstania półpaśca jest reaktywacja uśpionego wirusa ospy wietrznej i półpaśca (VZV) w organizmie. Czynniki sprzyjające reaktywacji to:
- Obniżona odporność (np. z powodu stresu, chorób przewlekłych, immunosupresji).
- Wiek – osoby starsze są bardziej narażone na rozwój półpaśca.
- Choroby współistniejące, takie jak cukrzyca, nowotwory, czy choroby autoimmunologiczne.
- Przyjmowanie leków immunosupresyjnych.
- Przebycie ospy wietrznej w przeszłości.
Półpasiec u dorosłego
Półpasiec u dorosłych najczęściej występuje po 50. roku życia, kiedy naturalna odporność na wirusa VZV maleje. U dorosłych półpasiec przebiega zwykle ciężej niż u dzieci, a ryzyko powikłań, w tym neuralgii popółpaścowej, jest wyższe. Leczenie półpaśca u dorosłych polega przede wszystkim na stosowaniu terapii przeciwwirusowej oraz leków przeciwbólowych.
Półpasiec u dzieci
Choć półpasiec kojarzony jest głównie z osobami dorosłymi, choroba ta może wystąpić również u dzieci, zwłaszcza u tych, które wcześniej przeszły ospę wietrzną. Półpasiec u dzieci przebiega zwykle łagodniej, jednak mogą pojawić się charakterystyczne skórne objawy półpaśca oraz objawy ogólne. W profilaktyce półpaśca u dzieci stosuje się szczepienie przeciwko ospie wietrznej, które zmniejsza ryzyko zachorowania na półpasiec.
Jak się chronić przed półpaścem?
Najskuteczniejszą metodą ochrony przed półpaścem jest szczepienie przeciwko półpaścowi. Szczepionki takie jak Shingrix są rekomendowane dla osób po 50. roku życia oraz osób z grup ryzyka. Szczepienie przeciwko półpaścowi znacząco obniża ryzyko wystąpienia choroby oraz jej powikłań, a także zmniejsza czas trwania i nasilenie objawów.
Kto jest najbardziej narażony na półpaśca?
Na rozwój półpaśca najbardziej narażone są osoby przy obniżonej odporności oraz osoby starsze. Do grup ryzyka należą:
- Osoby po 50. roku życia.
- Osoby z chorobami przewlekłymi (np. cukrzyca, nowotwory).
- Pacjenci poddawani leczeniu immunosupresyjnemu.
- Osoby z chorobami autoimmunologicznymi.
- Pacjenci po przeszczepach narządów.
- Osoby z HIV.
Leczenie półpaśca
Leczenie półpaśca opiera się na zastosowaniu leków przeciwwirusowych, które należy podać jak najszybciej po wystąpieniu pierwszych objawów półpaśca – najlepiej w ciągu 72 godzin. Standardowe terapie obejmują acyklowir, walacyklowir lub famcyklowir. Równolegle stosuje się leki przeciwbólowe, by złagodzić dolegliwości neuralgiczne oraz pielęgnację miejscową zmian skórnych.
U pacjentów z dużym ryzykiem powikłań czy ciężkim przebiegiem choroby wskazana jest hospitalizacja i uzupełniające leczenie szpitalne. W przypadku powikłań neurologicznych konieczna może być rehabilitacja i specjalistyczna opieka.
Najczęstsze powikłania półpaśca
Do najczęstszych powikłań półpaśca należą:
- Neuralgia popółpaścowa – przewlekły silny ból w miejscu wystąpienia wysypki.
- Półpasiec oczny – może prowadzić do zapalenia rogówki, zapalenia opon mózgowych i uszkodzenia wzroku.
- Powikłania neurologiczne, takie jak zapalenie mózgu czy zapalenie nerwów czaszkowych.
- Blizny, przebarwienia skóry po pęcherzykach półpaśca.
- Rzadziej – powikłania ogólnosystemowe u osób z obniżoną odpornością.
FAQ – Najczęściej zadawane pytania o półpaścu
1. Czy półpasiec można się zarazić od osoby chorej?
Półpasiec może być zaraźliwy dla osób, które nie chorowały na ospę wietrzną. Zakażenie następuje przez bezpośredni kontakt z pęcherzykami półpaśca.
2. Czy półpasiec występuje tylko u osób starszych?
Większość przypadków dotyczy osób po 50. roku życia, jednak półpasiec może wystąpić u dzieci, młodzieży, a także dorosłych w każdym wieku, zwłaszcza z obniżoną odpornością.
3. Jak długo trwa półpasiec?
Przebieg choroby trwa zwykle 2-4 tygodnie. Jednak ból może utrzymywać się dłużej – w postaci neuralgii popółpaścowej.
4. Czy szczepionka przeciwko półpaścowi jest skuteczna?
Szczepionka Shingrix charakteryzuje się wysoką skutecznością w zapobieganiu półpaścowi oraz zmniejszeniu nasilenia objawów i powikłań.
5. Jakie są skórne objawy półpaśca?
Półpasiec objawia się bolesnymi pęcherzykami grupującymi się wzdłuż nerwu, najczęściej na klatce piersiowej, twarzy lub głowie.
Podsumowanie
Półpasiec to choroba wirusowa o znanym, ale potencjalnie poważnym przebiegu, zwłaszcza u osób starszych i z obniżoną odpornością. Znajomość objawów półpaśca, jego przebiegu oraz dostępnych metod leczenia i profilaktyki, w tym szczepień, pozwala na skuteczną walkę z chorobą oraz minimalizację ryzyka powikłań. W przypadku pojawienia się charakterystycznych objawów, takich jak ból i pęcherzyki półpaśca, konieczna jest szybka konsultacja lekarska i wdrożenie odpowiedniej terapii.