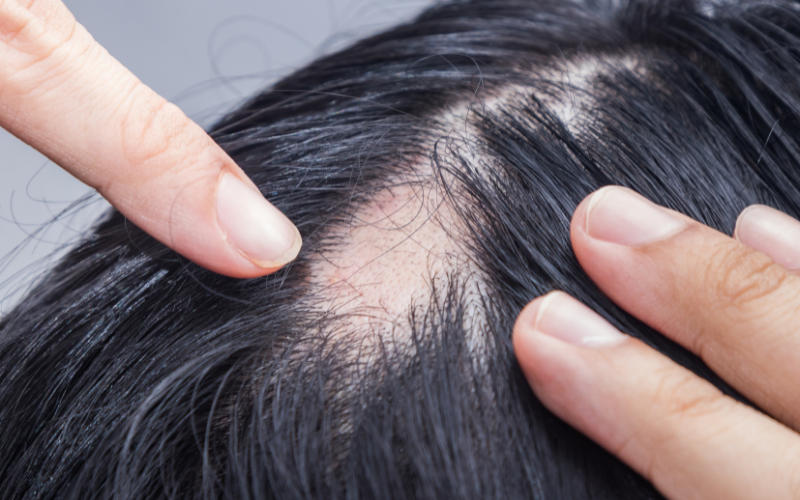
Łysienie androgenowe objawia się stopniowym przekształcaniem grubych i długich włosów terminalnych w cienkie i krótkie włosy meszkowe. Częstość choroby rośnie z wiekiem, ale dotyka również młodych osób, zwłaszcza mężczyzn. U kobiet problem występuje rzadziej, jednak może nastręczać większych trudności diagnostycznych. Jakie czynniki przyczyniają się do łysienia androgenowego? Jak leczyć chorobę u kobiet, a jak u mężczyzn?
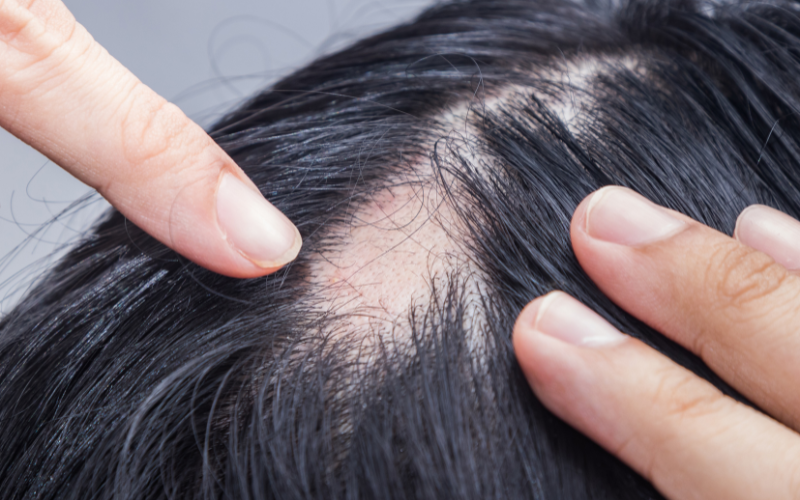
Czym jest łysienie androgenowe?
Łysienie androgenowe (androgenetic alopecia, AGA) jest najczęstszym rodzajem łysienia. Dotyka ponad 80% mężczyzn przed 80. rokiem życia i niemal 50% kobiet przed 70. rokiem życia, w tym 30% kobiet w wieku średnim (Journal of Cosmetic Dermatology, 2021).
Łysienie androgenowe przebiega z postępującą miniaturyzacją mieszków włosowych i zmianami w cyklu włosa, m.in. skróceniem anagenu (fazy wzrostu). W konsekwencji obniża się zdolność mieszków do wytwarzania włosów, co prowadzi do powstawania coraz cieńszych i krótszych łodyg włosowych (tzw. włosów meszkowych). Dochodzi również do przerzedzenia włosów.
Podłoże choroby jest wieloczynnikowe, wśród przyczyn łysienia androgenowego wymienia się:
- czynniki genetyczne,
- czynniki hormonalne (głównie dwuhydrotestosteron: metabolit tkankowy testosteronu),
- nadmierną reakcję mieszków włosowych na androgeny,
- mikrozapalenie wokół mieszków włosowych.
Predyspozycje genetyczne wpływają na nasilenie odpowiedzi mieszków włosowych na androgeny krążące we krwi (występujące zwykle w stężeniach prawidłowych). U mężczyzn nadwrażliwość mieszków włosowych na dihydrotestosteron (DHT) należy do głównych czynników przyczynowych łysienia androgenowego. Co to znaczy? DHT, czyli aktywna postać testosteronu, bezpośrednio oddziałuje na receptory androgenowe mieszków włosowych, prowadząc do zmian w mieszkach i ich miniaturyzacji.
Czynniki genetyczne mogą odpowiadać za zdecydowaną większość przypadków łysienia typu męskiego. U kobiet ich rola jest mniej oczywista, a wpływ androgenów na utratę włosów nie został w pełni wyjaśniony i wymaga dalszych badań.
U osób predysponowanych genetycznie na rozwój i nasilenie choroby mogą wpływać czynniki środowiskowe (np. zanieczyszczenie środowiska, częsta ekspozycja na promieniowanie UV), a także tryb życia i stan zdrowia. Podkreśla się zwłaszcza znaczenie zespołu metabolicznego jako czynnika przyczynowego.
W międzynarodowej klasyfikacji chorób, ICD-10, łysieniu androgenowemu przyporządkowano kod: L64. W najnowszej wersji, ICD-11 wyróżniono łysienie typu męskiego (male pattern hair loss, kod: ED70.0) i łysienie typu żeńskiego (female pattern hair loss, kod: ED70.1)
Łysienie androgenowe u kobiet
Najczęściej łysienie androgenowe typu żeńskiego przebiega pod postacią rozlaną – przerzedzenie włosów obserwuje się na znacznej powierzchni skóry głowy. Najbardziej widoczne jest jednak w okolicy środkowej i czołowej (na górnej powierzchni głowy). Przy czym zachowana jest zwykle linia czołowa włosów (2-3 cm bez objawów przerzedzenia). Jest to typ łysienia wg tzw. wzoru Ludwiga. Rzadziej występuje wzór Olsen – z poszerzeniem przedziałka (przypominający choinkę).
Stopień nasilenia objawów łysienia androgenowego u kobiet ocenia się za pomocą trzystopniowej skali Ludwiga lub (rzadziej) skali Olsen.
W postaci rozlanej stężenie androgenów najczęściej mieści się w granicach normy lub jest tylko nieznacznie zwiększone. Jeśli ten typ choroby rozwinie się u kobiet przed okresem przekwitania, podejrzewa się uwarunkowanie genetycznie. Za łysienie androgenowe po menopauzie odpowiada zmniejszone stężenie estrogenów.
Jak zdiagnozować łysienie androgenowe u kobiet? Warto mieć na uwadze, że podłoże choroby u płci żeńskiej może być bardziej złożone i związane z różnorodnymi czynnikami, np. środowiskowymi. Ich uwzględnienie może skrócić proces diagnostyczny.
Rola androgenów w rozwoju choroby u płci żeńskiej pozostaje niejasna. Tylko u 30% pacjentek stężenia androgenów we krwi są nieprawidłowe. Najczęściej za endokrynologiczne podłoże łysienia androgenowego u kobiet odpowiada zespół policystycznych jajników (PCOS).
Prawidłowe rozpoznanie i leczenie chorób powodujących hiperandrogenizm u kobiet ma zasadnicze znaczenie dla powodzenia terapii łysienia.
Łysienie androgenowe u mężczyzn
Łysienie androgenowe męskie ma podłoże wieloczynnikowe, z dziedziczeniem wielogenowym (uwarunkowanym przez wiele genów). Predyspozycja rodzinna występuje zarówno u płci męskiej, jak i żeńskiej. Jednak w przypadku ojca z łysieniem androgenowym ryzyko zachorowania syna jest 5-6 razy większe niż córki.
Dihydrotestosteron (DHT) jest metabolitem testosteronu, który powstaje pod wpływem enzymu 5-alfa-reduktazy. U mężczyzn jego aktywność biologiczna jest znacznie większa niż u kobiet.
Najwyższe stężenie DHT u mężczyzn stwierdzono w:
- okolicy czołowej,
- okolicy ciemieniowej (między okolicą czołową a potyliczną),
- okolicy skroniowej.
U mężczyzn z łysieniem androgenowym występuje:
- zwiększona produkcja dihydrotestosteronu (DHT),
- podwyższony poziom 5-alfa-reduktazy,
- zwiększona liczba i wrażliwość receptorów androgenowych na DHT (w obszarach skóry głowy dotkniętych łysieniem).
DHT przyłącza się do receptorów androgenowych w mieszkach włosowych, aktywuje je i zapoczątkowuje proces chorobowy. Do pierwszych objawów choroby należy przerzedzenie włosów na skroniach.
Największe nasilenie łysienia androgenowego u mężczyzn dotyka obszarów skóry głowy, w których liczba i wrażliwość receptorów androgenowych jest największa. Najczęściej obserwuje się:
- cofanie linii czołowej włosów (w przeciwieństwie do łysienia typu żeńskiego, w którym zazwyczaj jest zachowana);
- tworzenie zakoli;
- przerzedzenie włosów w okolicy wierzchołka głowy.
Stopień nasilenia łysienia androgenowego typu męskiego ocenia się w skali Hamiltona-Norwooda, która wyróżnia siedem okresów choroby (w okresie VII włosy znajdują się tylko na obwodzie głowy).
Jakie badania diagnozują łysienie androgenowe?
Diagnostyka łysienia androgenowego obejmuje:
- zebranie wywiadu (początek i przebieg wypadania włosów, przypadki łysienia w rodzinie, choroby współistniejące, stosowane leczenie, odżywianie);
- przeprowadzenie badania fizykalnego – zwłaszcza pod kątem obecności innych chorób skóry, chorób alergicznych, objawów nadmiernego wydzielania androgenów;
- trichoskopię – podstawowe narzędzie diagnostyczne w przypadku łysienia (umożliwia m.in. ocenę łodyg włosów, ujść mieszków włosowych, naczyń krwionośnych i stanu naskórka);
- biopsję skóry głowy (gdy diagnoza jest niepewna i konieczne jest wykluczenie innych typów łysienia);
- badania laboratoryjne (na podstawie danych z wywiadu).
U mężczyzn zazwyczaj wywiad i badanie przedmiotowe są wystarczające, by postawić rozpoznanie. Opcjonalnie można wykonać trichoskopię – wideodermoskopowe badanie owłosionej skóry głowy w kilkudziesięciokrotnym powiększeniu. Trichoskopia jest przydatna do oceny skuteczności leczenia, ułatwia również wykrycie innych chorób skóry głowy.
U kobiet rozpoznanie może nastręczać większych trudności, zwłaszcza w początkowej fazie łysienia. Dlatego – oprócz badania trichoskopowego – zaleca się wykonanie badań dodatkowych (dobieranych na podstawie danych uzyskanych z wywiadu i badania przedmiotowego).
Jakie badania wykonuje się przy podejrzeniu łysienia androgenowego? Przede wszystkim laboratoryjne, w tym badania krwi.
U pacjentek z podejrzeniem zespołu hiperandrogenizacji (nadmiernego wydzielania androgenów) diagnostykę poszerza się o uzupełniające badania endokrynologiczne i ginekologiczne.
Dodatkowe badania krwi stosowane w diagnostyce łysienia androgenowego:
- znaczenie stężenia ferrytyny i żelaza,
- morfologia krwi obwodowej,
- stężenie OB i CRP (markery stanu zapalnego),
- stężenie kreatyniny,
- stężenie albuminy (białko osocza krwi),
- badania w kierunku chorób tarczycy,
- w uzasadnionych przypadkach – badania w kierunku kiły.
U niektórych pacjentów może być wskazana konsultacja specjalistyczna (np. endokrynologiczna, psychiatryczna).
W przypadkach wątpliwych wykonuje się biopsję owłosionej skóry głowy. Na jej podstawie oraz wyniku badania trichoskopowego można postawić pewne rozpoznanie.
Leczenie łysienia androgenowego
Według wytycznych European Dermatology Forum/European Academy of Dermatology and Venereology (2020) leczenie łysienia androgenowego ma na celu:
- zahamowanie postępu choroby;
- stymulację odrostu włosów;
- leczenie chorób podstawowych i współistniejących;
- ograniczenie działań niepożądanych terapii;
- monitorowanie i ocenę skuteczności, bezpieczeństwa i tolerancji leczenia;
- poprawę jakości życia.
W Polsce zarejestrowane są dwa leki na łysienie androgenowe:
- minoksydyl: do leczenia miejscowego u kobiet i mężczyzn,
- finasteryd: do leczenia ogólnoustrojowego – tylko dla mężczyzn.
Inne metody (np. laseroterapia, ostrzykiwanie skóry głowy osoczem bogatopłytkowym) niekiedy stosowane są jako uzupełnienie leczenia podstawowego (zgodnego z wytycznymi polskich i europejskich towarzystw naukowych). Metody uzupełniające wymagają dalszych badań i dowodów naukowych, które potwierdzą ich skuteczność i bezpieczeństwo.
Jak jeszcze leczyć łysienie androgenowe? Można rozważyć przeszczep włosów (wskazania dotyczą głównie mężczyzn). Zabieg składa się z 2 etapów wykonywanych w odstępie ok. 6 miesięcy.
Leki i preparaty na łysienie androgenowe
Najbardziej zadowalające wyniki leczenia uzyskać można dzięki leczeniu skojarzonemu: miejscowemu i ogólnemu – antyandrogenowemu (Medycyna Praktyczna 2017).
Minoksydyl i finasteryd należą do dobrze przebadanych i bezpiecznych leków na łysienie androgenowe, o udowodnionej skuteczności w zapobieganiu progresji łysienia i uzyskiwaniu odrostu włosów.
Miejscowe preparaty na łysienie androgenowe mają postać roztworów, płynów, pianek i aerozoli do podawania na skórę głowy.
Do leczenia ogólnoustrojowego (doustnego) u mężczyzn zarejestrowano finasteryd w postaci tabletek na łysienie androgenowe. Dla kobiet nie ma zarejestrowanego żadnego leku antyandrogennego do stosowania w takim wskazaniu.
U pacjentek z łysieniem androgenowym i nadmiernym wydzielaniem męskich hormonów płciowych stosuje się leki poza wskazaniami, najczęściej spironolakton. To lek moczopędny, który blokuje produkcję testosteronu w nadnerczach i wiąże się z receptorami androgenowymi w tkankach. Leki antyandrogenowe działają uszkadzająco na płód, dlatego konieczne jest stosowanie skutecznej formy antykoncepcji.
Wiele miejscowych leków na łysienie androgenowe jest dostępnych bez recepty. Leki ogólne zawierające finasteryd lub spironolakton wydawane są z przepisu lekarza.
Naturalne metody i suplementy na łysienie androgenowe
Wśród naturalnych metod leczenia łysienia androgenowego, które mogą wspomagać leczenie podstawowe, wymienia się zbilansowaną dietę, unikanie używek (zwłaszcza palenia tytoniu) i regularną aktywność fizyczną. W przypadku nadwagi lub otyłości, korzyści przynosi unormowanie masy ciała (oraz leczenie chorób współistniejących).
Do domowych sposobów na łysienie androgenowe należy prawidłowa pielęgnacja włosów. Zaleca się unikanie ekspozycji włosów na wysoką temperaturę (zaprzestanie korzystania z prostownic, lokówek, suszarek do włosów) i stosowanie szamponów o neutralnym pH, bez substancji zapachowych, konserwantów i barwników.
Według polskich ekspertów (Medycyna Praktyczna, 2017), nie ma dowodów naukowych wysokiej jakości potwierdzających skuteczność ziół, suplementów i witamin na łysienie androgenowe. W podobnym duchu wypowiada się American Academy of Dermatology (AAD), zalecając konsultację z lekarzem przed rozpoczęciem suplementacji oraz ostrożność, zwłaszcza u osób bez stwierdzonych niedoborów. AAD przypomina, że nadmiar np. witaminy A, selenu lub cynku może zwiększać wypadanie włosów i nasilać objawy łysienia.
Natomiast Europejski Urząd ds. Bezpieczeństwa Żywności (EFSA) przestrzega przed suplementami z ekstraktem z herbaty, które w nieodpowiednich dawkach mogą uszkadzać wątrobę.
Bibliografia:
-
Starace M, Orlando G, Alessandrini A, Piraccini BM. Female Androgenetic Alopecia: An Update on Diagnosis and Management. Am J Clin Dermatol. 2020;21(1):69-84.
-
Alessandrini A, Starace M, Ovidio R, Villa L, Rossi A, Stan TR, Calzavara-Pinton P, Piraccini BM. Androgenetic alopecia in women and men: Italian guidelines adapted from European Dermatology Forum/European Academy of Dermatology and Venereology guidelines. G Ital Dermatol Venereol. 2020;155(5):622-631.
-
Nestor MS, Ablon G, Gade A, Han H, Fischer DL. Treatment options for androgenetic alopecia: Efficacy, side effects, compliance, financial considerations, and ethics. J Cosmet Dermatol. 2021;20(12):3759-3781.
-
Verma I, Madke B, Singh AL, Choudhary S. A Clinico-trichological Study of Female Androgenetic Alopecia. Int J Trichology. 2021;13(6):9-16.
-
Kowalska-Olędzka E, Szmurło A, Ciechanowicz P, Walecka I. Łysienie androgenowe – etiopatogeneza, diagnostyka i aktualne metody leczenia. Dermatol Dypl. 2020;5.
-
Wolff H, Fischer TW, Blume-Peytavi U. The Diagnosis and Treatment of Hair and Scalp Diseases. Dtsch Arztebl Int. 2016;113(21):377-86.
-
Ho CH, Sood T, Zito PM. Androgenetic Alopecia. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025.
-
Kanti V, Messenger A, Dobos G, Reygagne P, Finner A, Blumeyer A, Trakatelli M, Tosti A, Del Marmol V, Piraccini BM, Nast A, Blume-Peytavi U. Evidence-based (S3) guideline for the treatment of androgenetic alopecia in women and in men - short version. J Eur Acad Dermatol Venereol. 2018;32(1):11-22.
-
Sliwa K, Synia D, Placek W, Owczarczyk‐Saczonek A. The diagnosis and treatment of androgenetic alopecia: a review of the most current management. Forum Derm. 2023;9(3):99-111.
-
Nanda S, De Bedout V, Miteva M. Alopecia as a systemic disease. Clin Dermatol. 2019;37(6):618-628.
-
Słowińska M, Witek P, Szafranko K, Tomasik T, Bukowska-Posadzy A, Kowalska-Olędzka E, Owczarek W. Diagnostyka i leczenie łysienia androgenowego. Med Prakt. 2017;11:51–64.
-
American Academy of Dermatology. Hair loss: Tips for managing. https://www.aad.org/public/diseases/hair-loss/treatment/tips, [dostęp: 24.02.2025 r.].
-
Asfour L, Cranwell W, Sinclair R. Male Androgenetic Alopecia. In: Feingold KR, Anawalt B, Blackman MR, ed. Endotext [Internet]. South Dartmouth (MA): MDText.com, Inc.; 2000-.
-
Ntshingila S, Oputu O, Arowolo AT, Khumalo NP. Androgenetic alopecia: An update. JAAD Int. 2023;13:150-158.
-
Katzer T, Leite Junior A, Beck R, da Silva C. Physiopathology and current treatments of androgenetic alopecia: Going beyond androgens and anti-androgens. Dermatol Ther. 2019;32(5):e13059.
-
Rossi A, Anzalone A, Fortuna MC, Caro G, Garelli V, Pranteda G, Carlesimo M. Multi-therapies in androgenetic alopecia: review and clinical experiences. Dermatol Ther. 2016;29(6):424-432.